骨粗鬆症とは骨の量が減って、骨の微細構造が劣化し骨が脆くなっている状態のことであり、骨折がしやすくなります。男女ともに有病率が上昇し、女性の方が男性より3倍以上多いです。
Contents
誘因・原因
閉経、加齢などによって骨吸収が骨形成を上回ることで起こります。女性の骨強度の低下の一番の要因は、閉経に伴うエストロゲンの急激な減少と考えられます。
また特定の疾患(糖尿病、甲状腺機能亢進症、関節リウマチ、性腺機能不全)や病態、薬物(メトトレキサート、副腎皮質ステロイド薬など)が原因で骨強度の低下をきたすこともあります。
症状・臨床所見
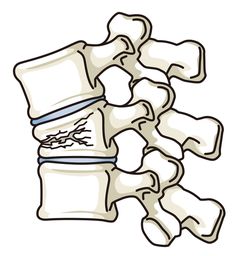
脊椎圧迫骨折
⚪️骨粗鬆症に関連する骨折
脊椎圧迫骨折、上腕骨頸部骨折、橈骨遠位端骨折、大腿骨頸部骨折、肋骨骨折などが多いです。
⚪️骨折に伴う痛み、変形が見られることがあります。通常、骨量の減少だけでは痛みを伴うことはありません。脊椎変形によって、食べた物が喉につかえやすくなり胸焼けや食欲の低下、便秘などが起こることもあります。
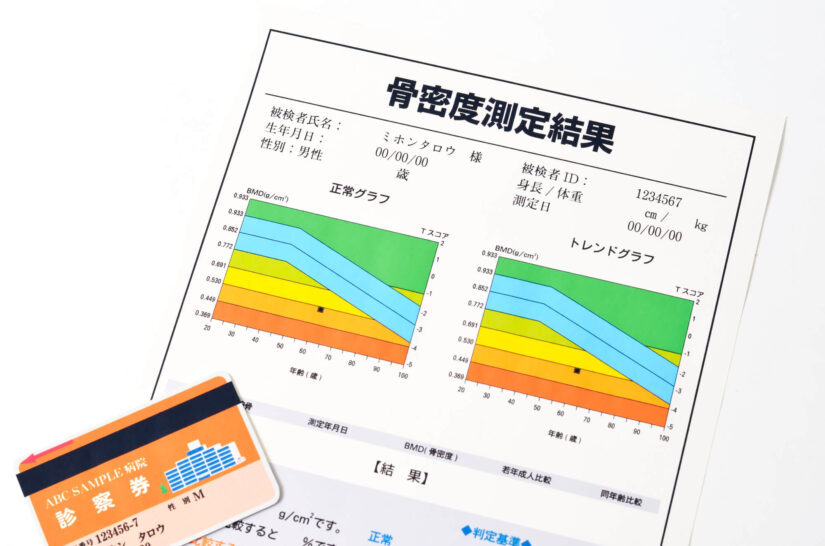
骨密度の検査
骨密度測定(DXA法、pQCT法、MD法、QUS法など)は、主に骨粗鬆症の診断に用いられる検査で、骨の構成要素であるカルシウムやマグネシウムなどのミネラル成分の量(骨密度)を測定します。また薬物療法や食事療法、運動療法などの治療効果を判定するためにおこなわれる場合もあります。
骨密度は、単位面積あたりの骨量を示し、BMD(Bone Mineral Density)と表記されます。
骨密度の主な測定方法
DXA法(デキサ法:二重エネルギーX線吸収測定法)
腰椎、大腿骨頚部など全身に使うことが可能であり、一般的には腰椎で測定します。
測定方法は高低2種類のエネルギーのレベルのX線を照射し、X線透過率の差を利用して骨密度を判定します。
DXA法は精度が高く、骨粗鬆症かどうかをほぼ確実に診断することができます。
QUS法(定量的超音波法)
測定方法は、超音波を踵骨に当て、はね返ってくる音速と透過指標を計測し、骨密度を評価します。
場所を選ばず、簡単に測定できるので集団検診やスクリーニングに適しています。
X線を使わないので被曝がなく妊婦さんの測定も可能です。
pQCT法(末梢骨定量的CT法)
前腕を検査装置でX線撮影し、橈骨の画像の濃淡により、骨密度を測定します。
低被曝量で簡単に測定でき、骨皮質と海綿骨を分けて測定することが可能です。
橈骨は加齢による変化が少ないため、高齢者の測定に適しています。
骨代謝マーカー測定(尿中・血清NTX、尿中DPD、血清BAP、血清TRACP-5b、血清ucOC、など)
正常の骨は骨芽細胞と破骨細胞がバランス良く作用しています。
このバランスが崩れることで、骨の吸収速度が亢進したり幼弱な骨が形成されることとなり、脆い骨になっていきます。
このバランスは骨代謝マーカーによって把握することが可能です。
原発性骨粗鬆症の診断基準
加齢変化による原発性骨粗鬆症と、薬物(メトトレキサート、ステロイド薬など)や疾病(糖尿病、甲状腺機能亢進症、関節リウマチ、性腺機能不全など)による続発性骨粗鬆症に分類されます。
低骨量をきたす骨粗鬆症以外の疾患または続発性骨粗鬆症を認めず、骨評価の結果が下記の条件を満たす場合、原発性骨粗鬆症と診断する。
Ⅰ脆弱性骨折あり
1.椎体骨折または大腿骨近位部骨折あり
2.その他の脆弱性骨折があり、骨密度がYAMの80%未満II脆弱性骨折なし
骨密度がYAMの70%以下または-2.5SD以下YAM(Young Adult Mean):若年成人平均値(腰椎では20~44歳、大骨近位部では20~29歳)
SD(Standard Deviation): 標準偏差脆弱性骨折:軽微な外力によって発生した非外傷性骨折。軽微な外力とは、立った姿勢からの転倒か、それ以外の外力をさす。
椎体骨折:形態椎体骨折のうち、3分の2は無症候性であることに留意するとともに、鑑別診断の観点からも脊椎X線像を確認することが望ましい。
その他の脆弱性骨折:軽微な外力によって発生した非外傷骨折で、骨折部位は肋骨、骨盤(恥骨、坐骨、仙骨を含む)、上腕骨近位部、橈骨遠位端、下腿骨。
原発性骨粗鬆症の治療は、骨折の予防を目的として、薬物療法・食事療法・運動療法の3つを基本におこないます。それと併せて、転倒予防や骨折のリスクを軽減する日常生活習慣の見直しが必要です。
薬物療法
患者様の症状に応じた薬を単独または組み合わせて使用します。薬物療法では服薬を継続することが重要です。
活性化ビタミンD3薬(カルシトリオール、アルファカルシドール)
骨形成作用、Ca吸収促進作用など生理活性を発現することができます。
カルシウム薬(リン酸水素カルシウム水和物、L-アスパラギン酸カルシウム水和物)
カルシウムの補給、他の骨粗鬆症治療薬との併用(活性化ビタミンD3との併用には注意が必要)することがあります。
ビスホスホネート薬(リセドロン酸、エチドロン酸、アレンドロン酸)
骨吸収抑制作用により骨折を予防します。
SERM(ラキロシフェン、バゼドキシフェン)
エストロゲン受容体に結合し、骨には吸収抑制作用をきたしますが、乳房や子宮には反応しないように開発された薬です。
ビタミンK2製剤(メナテトレノン)
骨吸収抑制作用、骨形成促進作用があります。
カルシトニン薬(エルカトニン、サケカルシトニン)
骨吸収抑制作用だけでなく、鎮静作用があるため骨粗鬆症における疼痛に対して用いられます。
女性ホルモン薬(エストリオール、エストラジオール、結合型エストロゲン)
エストリオールには強力な骨吸収作用があります。
副甲状腺ホルモン(PTH)薬
PTH薬は持続的投与で骨密度は低下するが、間欠的投与では骨密度が増加します。
抗RANKL(デノスマブ)
骨吸収抑制作用があります。6ヶ月に1度の皮下注射です。
※薬物療法は、治療開始後1年で42.5%が処方通りの服薬ができず、5年以内に52.1%が脱落してしまうというデータがあります。痛みが消えても自己判断で服薬を中断しないことが大切です。
食事療法
⚪️エネルギーや栄養素をバランスよく摂取することが基本となります。
⚪️カルシウム、ビタミンK、ビタミンD、を十分に摂取することが必要です。カルシウムは700〜800mg以上、ビタミンKは250〜300μg、ビタミンDは400〜800IU(10〜20μg)を食品から摂取することが推奨されています。
⚪️リン、カフェイン、食塩、アルコールの過剰摂取は控えましょう。
⚪️ご高齢の方はタンパク質が不足していることが多く、適切な摂取が必要です。
⚪️カルシウムをサプリメントや薬から摂取すると、心血管疾患のリスクが高まる可能性があることが指摘されています。使用には慎重な判断が必要です。
運動療法

運動には骨を刺激して骨量を維持することや、運動能力を維持して転倒の防止に役立つ等の効果があります。まずは散歩などの軽い運動から始め、可能であればウォーキング、ジョギング、エアロビクスなど有酸素運動の強度を上げていきましょう。また筋力トレーニング、ストレッチ、バランス運動を組み合わせておこなうとより効果的です。
エストロゲンの分泌状態や年齢などによって運動効果の程度は異なりますが、一般的に衝撃荷重運動や抵抗荷重運動は骨密度への有効性があると考えられています。
日常生活での注意点
⚪️ビタミンDを体内で生成するためには適切な日光浴が大切です。
⚪️たばこはエストロゲンの分泌を低下させ、骨量が減り骨粗鬆症のリスクが高くなりますので、禁煙することをお勧めします。
⚪️肥満がある場合は減量し、適切な体重を保つように心がけましょう。
⚪️転倒による骨折を防ぐために、住環境やライフスタイルの見直しが必要です。
手術療法
骨粗鬆症によって脊椎骨折を生じた場合、急性期では保存療法をおこないます。まず局所の安静のため、体幹ギプス固定やコルセット装着をおこない、痛みの緩和には非ステロイド性消炎鎮痛薬の内服や外用(貼り薬、塗り薬)などが有用です。
これらの保存療法を一定期間おこなっても骨折部が癒合せず、下肢に麻痺などの神経障害を生じている場合などは手術を検討します。近年、圧迫骨折を生じた椎体とその骨折に伴う後弯変形による痛みの改善に、バルーン椎体形成術がおこなわれるようになり、安全性と有効性に期待が高まっています。
まとめ
骨粗鬆症の治療の目的は骨折の予防で、骨折の危険性を軽減し、QOLの維持と向上を図ることにあります。治療は長期間にわたるため、治療に継続して取り組めるようかかりつけ医に定期的な受診が必要になります。
No.0029
監修:院長 坂本貞範